当一份基因检测报告摆在面前,上面赫然写着“PAX1基因突变检测”,您是否曾好奇,从您或家人身上抽出的那管血液,最终是如何变成这份决定性的报告?这中间究竟发生了什么?作为在分子诊断实验室里与这些样本打交道十多年的“老手”,今天就来为您揭开幕布,看看我们究竟是如何在微观世界里,精确捕捉那个可能决定未来的关键“拼写错误”的。
PAX1基因是什么?为什么它的突变如此值得警惕?
在我们展开检测流程的“探险”之前,有必要先了解一下这位“主角”。PAX1基因,它可不是一个默默无闻的小角色。您可以把它想象成人体这座精密大厦里的一位“首席结构规划师”,尤其是在胚胎发育早期,负责指挥脊柱、头颈部以及胸腺等关键结构的“搭建”工作。一旦这位规划师的“图纸”(基因序列)出现了错误,结果往往是严重的——比如,可能导致罕见的先天性脊柱侧弯、颅面畸形,或是一种名为DiGeorge综合征的免疫缺陷疾病。

检测的第一步从哪里开始?一管血就够了?
没错,对于绝大多数基因检测而言,那管从手臂上抽取的、含有白细胞的全血,就是全部“原材料”的来源。样本送到实验室后,说到这个进入“核酸提取”环节。这个步骤,好比是我们要从一块矿石中提炼出贵金属。我们使用特殊的试剂,小心翼翼地裂解血细胞,去除蛋白质、脂肪等杂质,最终将最核心的遗传物质——DNA——纯化出来。得到的DNA是纯净、高浓度的,为后续的精密分析打下了坚实的基础。
如何从几亿个碱基中找到PAX1那个特定位点?
人类的基因组有约30亿个碱基对,要在其中找到PAX1基因上的特定区域,无异于大海捞针。这里,“聚合酶链式反应”是我们的“高倍望远镜”。我们设计出像“GPS导航”一样的特殊短片段(引物),它能精准地“定位”到PAX1基因的目标区域,然后通过PCR技术,将这一小段DNA在体外进行上百万倍的复制扩增。这样一来,我们就把要观察的目标从茫茫“基因海洋”里,富集到了一个足够分析的量。这是整个流程中最关键的技术准备步骤之一。
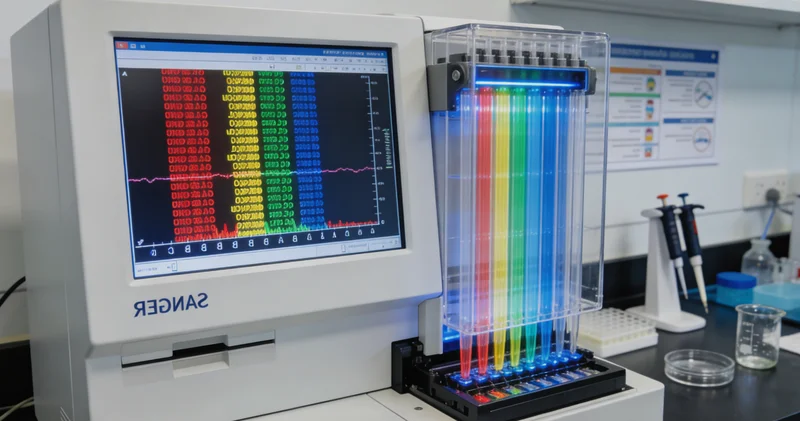
测序:怎么读出基因的“字母”顺序?
目标片段被放大后,接下来就是“阅读”它的序列了。目前最主流、最可靠的方法是Sanger测序,它是基因检测领域的“金标准”。简单来说,这个过程会生成一系列长度只差一个碱基的DNA片段,然后通过毛细管电泳将它们按大小分开。仪器会“读取”并记录下每一个位置的碱基种类(A、T、C、G),最终生成一张像心电图一样的“测序图谱”。我们的分析人员就像密码破译员,会仔细核对这张图谱,与正常的参考序列进行比对。任何一个“波峰”的改变,都意味着一个碱基的变异,可能是“点突变”,也可能是小的插入或缺失。

看到突变就一定是致病原因吗?
这是一个极好的问题,也恰恰是检测流程中技术之外,最体现医学判断价值的一环。当我们在测序图谱中发现了一个与参考序列不同的位点,它只是一个“发现”,还不能直接等同于“病因”。我们需要进行生物信息学分析和临床解读。我们会查阅大量国际权威的基因突变数据库(如HGMD、ClinVar)、已发表的医学文献,并结合突变类型(是否改变了编码的氨基酸)、突变位置(是否在蛋白质的关键功能区)、以及它是否在正常人群中罕见等多个维度进行综合评估。最终,我们将其分类为“致病性”、“可能致病性”、“意义不明确”、“可能良性”或“良性”。只有前两者,才会被写入最终的临床报告。
报告出来了,是不是就意味着“宣判”了?
绝对不是。一份专业的基因检测报告,不是终点,而是新一段医疗决策的起点。报告上会清晰地写明检测到的变异、其分类、相关的临床表型(可能导致的疾病),以及最重要的——遗传模式(比如是常染色体隐性遗传还是显性遗传)。医生,特别是临床遗传咨询师,会结合这份报告,向当事人或家庭详细解释结果意味着什么:对患者本人后续治疗或监测有什么指导?对家庭其他成员(如兄弟姐妹)有什么风险?如果未来计划生育,有哪些选择(如产前诊断或胚胎植入前遗传学检测)?这个过程,我们称之为遗传咨询,它让冷冰冰的数据转化为了有温度、可执行的医学建议。
整个流程需要多久?结果准确吗?
从样本签收到发出报告,通常需要2-4周的时间。这包括了样本处理、DNA提取、目标区域PCR扩增、纯化、测序、数据分析和至少两级审核(分析员审核、报告签发人审核)的完整周期。至于准确性,基于Sanger测序的PAX1基因突变检测,其单碱基分辨率下的准确率极高,通常超过99.9%。但任何检测都存在极小的技术局限,例如对于大片段缺失/重复,Sanger测序可能无法有效检出,有时需要辅助其他技术(如MLPA)。实验室的严格质量控制体系(室内质控和室间质评)是确保结果可靠性的生命线。
所以,下一次当您看到一份基因检测报告时,可以想象它背后所经历的这段精密、严谨的科学旅程。它不仅仅是机器的一次运行,更是无数科研人员和临床医生智慧的凝结,其最终目的,是为了给予一个家庭最明确的答案和最清晰的前行方向。
