最近在门诊,我常遇到做完乳腺癌手术的患者和家属,拿着21基因检测的报告,脸上的表情交织着希望与困惑。他们最常问的问题是:“医生,这个分数到底是什么意思?我是不是一定要化疗?”“听说这个检测特别准,是不是做了它就不用担心复发了?” 我能深深感受到,在面对复杂的医学信息和关乎生命的重大抉择时,那份焦虑与对清晰指引的渴望。今天,我想用最通俗的语言,和大家聊聊这个重要的检测工具,澄清一些常见的误解。
21基因检测到底是什么?
简单来说,21基因检测就像一个“病理报告的深度解读器”。常规病理报告告诉我们肿瘤的大小、类型和淋巴结状态,这很重要,但还不够“个性化”。而21基因检测,是取出手术后肿瘤组织的样本,分析其中21个特定基因的活动水平(专业上叫“表达水平”)。这21个基因就像是肿瘤内部的“信使”,通过分析它们的“活跃程度”,我们可以更深入地了解这个肿瘤的“脾气秉性”——它未来复发转移的风险是高还是低?它对化疗药物(特别是常用的某类化疗药)的反应可能好不好?

它的核心原理与作用
这项检测的原理基于大量乳腺癌患者的长期随访数据。科学家们发现,这21个基因的表达模式,与乳腺癌的远期预后和对化疗的获益程度有很强的相关性。检测后,会得出一个复发风险评分(RS评分),通常范围在0-100分之间。
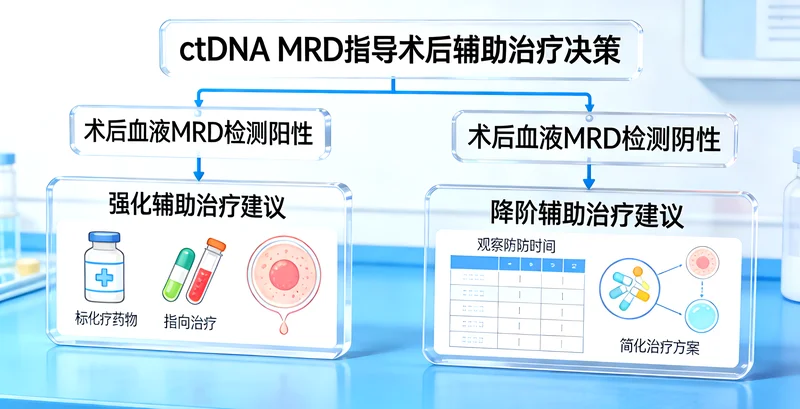
它的核心作用不是诊断,而是辅助治疗决策,尤其是在回答一个关键问题上:早期激素受体阳性、HER2阴性、淋巴结阴性的乳腺癌患者,在手术后,除了必须的内分泌治疗,到底需不需要加做化疗?
- 对于低风险评分的患者:研究显示,其远期复发风险很低,单用内分泌治疗的效果就非常好,增加化疗带来的生存获益微乎其微,却要承受化疗的副作用。这时,检测结果可以支持医生和患者共同决定,避免不必要的化疗。
- 对于高风险评分的患者:意味着复发风险较高,增加化疗能显著降低复发风险,提高长期生存率。这时,检测结果有力支持了进行化疗的必要性。
- 对于中风险评分的患者:情况相对复杂,需要医生结合患者的年龄、整体健康状况、其他病理特征等综合判断,有时可能还需要参考更多临床信息或新型检测。
简单理解:它帮助我们在“过度治疗”(用不必要的化疗伤害身体)和“治疗不足”(该用的化疗没用,增加复发风险)之间,找到更精准的平衡点。
它适合所有人吗?并不是!
这是最大的误区之一。21基因检测有非常明确的适用人群。主要适用于:
- 早期浸润性乳腺癌(通常指I期或II期)。
- 激素受体阳性(ER+/PR+)。
- HER2受体阴性。
- 腋窝淋巴结未发现癌细胞转移(淋巴结阴性),或仅有极微量的转移(如1-3枚淋巴结阳性,部分情况下也可考虑,但需更审慎评估)。
如果你的乳腺癌类型是三阴性(ER-、PR-、HER2-)或HER2阳性,那么21基因检测目前并不适用,因为其基因表达谱和治疗的决策路径完全不同。医生会根据其他指南为你制定治疗方案。
必须了解的注意事项与常见误区
误区一:分数高就等于百分百会复发,分数低就等于进了保险箱。
澄清:复发风险评分是一个概率预测工具,不是算命。低风险不代表“零风险”,仍需坚持规范的内分泌治疗和定期复查。高风险也不意味着一定会复发,而是提示通过化疗能显著降低这种概率。治疗效果还受治疗规范性、个人体质等多种因素影响。
误区二:做了基因检测,就不需要听医生的了,自己看报告决定治不化疗。
澄清:绝对不行! 21基因检测报告是给医生用的重要决策参考工具,不是给患者的“ DIY 治疗说明书”。医生会结合你的全部情况——年龄、身体状况、合并疾病、心理承受能力、其他病理指标(如Ki67)——来综合解读这个分数,并给出最个体化的建议。治疗决策必须是医患充分沟通后的共同决定。
误区三:这个检测能预测所有药物的效果。
澄清:目前21基因检测主要验证的是对以紫杉类或蒽环类药物为基础的化疗方案的获益预测。它对内分泌治疗(如他莫昔芬、芳香化酶抑制剂)是否有效的预测作用较弱,也不能预测靶向治疗、免疫治疗等其他类型药物的效果。
误区四:抽血就可以做这个检测。
澄清:不是抽血,而是需要肿瘤组织样本。 通常使用手术(或穿刺活检)后制成蜡块的肿瘤组织进行检测。这确保了分析对象是肿瘤细胞本身的基因信息。
误区五:越早做越好,一确诊就做。
澄清:检测的时机通常在手术后,当完整的病理报告出来,明确符合上述适用条件时再进行。术前新辅助治疗前一般不做,因为它主要用于评估术后辅助化疗的必要性。

写在最后提一嘴
乳腺癌21基因检测是现代乳腺癌精准医疗的一个典范。它不是“万能钥匙”,而是为特定类型患者量身打造的“决策导航仪”。它的价值在于“精准化”和“个体化”,帮助符合条件的患者和医生做出更明智、更有利的治疗选择。记住最关键的三点:明确自己是否属于适用人群;将报告交给专业的乳腺科医生进行综合解读;把它视为重要的参考,而非唯一的答案。 希望这篇科普能帮助大家拨开迷雾,更从容、更科学地面对治疗决策,走向康复之路。
